
Si algo ha definido que yo a día de hoy me dedique a las lesiones de rodilla ha sido, sin duda, tener mentores. Profesionales que me abrieron las puertas para permitirme aprovechar al máximo mi curiosidad. Y una de ellas fue la fisioterapeuta holandesa Nicky van Melick, autora de la última guía de práctica clínica de rehabilitación de ligamento cruzado anterior (LCA) publicada a nivel científico. Nicky vino a España poco después de su publicación para impartir una formación a la que asistí, en la que tuve además la ocasión también de conocerla y de recibir su invitación para realizar una pequeña rotación clínica junto a ella en Eindhoven.
Siempre estuvimos en estrecho contacto desde entonces, pero no fue hasta el Isokinetic de 2024 celebrado en Madrid que tuvimos oportunidad de vernos de nuevo. Nicky acudía como participante en las comunicaciones orales para hablar de sus últimas investigaciones en la esfera psicosocial de las lesiones de LCA y yo, que ese año tenía la oportunidad de acudir a uno de los congresos de mayor revelancia a nivel mundial al lado de casa, no quise desaprovecharla, así como la de poder disfrutar de tiempo para este reencuentro y para conocer a nuevos colegas.
Sin duda el Isokinetic estuvo lleno de charlas y debates muy interesante sobre LCA, que hablaban de los temas más actuales y desafiantes que toda la comunidad clínica y científica tenemos por delante. Pero también de horas fuera de congreso haciendo turismo por Madrid o compartiendo unas cervezas en un bar. Y fue en una de esas rondas sentadas en la terraza del Irish Rover donde le dije a Nicky: «Hey, ¿podría hacerte unas preguntas sobre trabajo?» Porque ciertamente puedo ponerme en el lugar de que siempre te estén hablando de rodillas :). Y, ante su afirmación, saqué cuaderno y bolígrafo de la mochila para no desperdiciar un segundo e hice una primera pregunta que ciertamente tenía mucha curiosidad por plantear:
«Nicky, la guía fue publicada en 2016 y han pasado casi 10 años.
¿Qué cosas modificarías y cuáles incluírias si la rehicierais ahora?«

Como podéis imaginar, la conversación dio para largo. Siempre que explico esta guía en formaciones insisto en una idea: que, a mi parecer, le faltan muchas cosas y, por eso, mi objetivo no es que los fisioterapeutas la aprendan como loros, sino que entiendan que es una guía: qué es una fase, el planteamiento de objetivos, los criterios funcionales a valorar, etc., para que así sean capaces de interpretar cualquiera que tengan delante y, especialmente, sean autónomos para desarrollar su propia evolución profesional. Son muchos los clínicos que piden una actualización, entre los que me incluyo.
Todo lo que hablamos lo recogí en una lista y al final de la comenté a Nicky qué le parecería hacer un artículo sobre esta conversación en el blog de Knee Spain para que no quedara solo en nosotras y poder compartirla con todo el que quisiera. Y su respuesta fue un no: «porque voy a hacer algo mejor: un artículo editorial».
A la vuelta del verano Nicky me escribía pidiendome la transcripción de aquellas anotaciones que guardaba, y en febrero de 2025 se publicaba este artículo:

Así que ahora si, es el momento en el que ambas decidimos hacer este artículo de blog sobre el contenido de esta editorial y comentar así su contenido con todos los profesionales de la comunidad de la rodilla que quieran participar.
AG: El trabajo en esta guía comenzó en 2014 y se publicó en 2016. ¿Cómo era el contexto de aquel entonces en el ámbito de las lesiones del LCA? ¿Cuál era la situación y qué motivó su desarrollo?
NVM: En realidad todo comenzó en 2012 con la elaboración de una guía holandesa de rehabilitación de LCA, encargada por la Asociación Holandesa de Fisioterapia. En ese momento en los Países Bajos no existía ninguna guía específica para pacientes de reconstrucción de LCA.
Yo acababa de iniciar mi doctorado sobre rehabilitación de LCA y me propusieron ser el primer autor de esta guía. Fue un proyecto que desde el principio supe que tendría un gran impacto. Para ponerlo en contexto, el centro en el que yo trabajaba como fisioterapeuta e investigadora era uno de los pocos lugares donde evaluábamos a los pacientes mediante pruebas de fuerza y saltos, algo que en 2014 no era habitual.
Cuando la guía holandesa se completó en enero de 2014, el resto del grupo de trabajo y yo consideramos que habíamos desarrollado un proyecto lo suficientemente relevante como para compartirlo con el resto del mundo. Por eso decidimos redactar un artículo en inglés para el British Journal of Sports Medicine.
AG: ¿Y cuál fue el impacto de ese artículo? ¿Qué tipo de comentarios recibiste en los años siguientes
NVM: Siento que esto fue el inicio de mi carrera internacional. De repente muchas personas conocían mi nombre y empezaron a leer mis artículos.
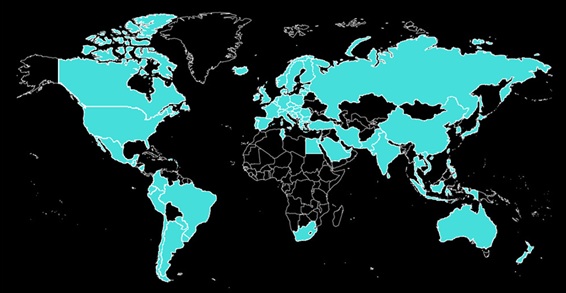
Recuerdo que en 2020, para una presentación sobre mi tesis doctoral, le pedí al BJSM información de todos los países en los que se había descargado mi artículo de guía y creé un mapa con los datos. ¡Fue increíble verlo! Es algo curioso que la gente “te conozca” y empiece a enviarte correos electrónicos o mensajes en redes sociales con preguntas sobre la rehabilitación del LCA. De repente, me convertí en un referente en este campo. Siempre traté de responder a todas estas preguntas.
AG: Entonces, comenzando con la pregunta principal de esa tarde: han pasado casi 10 años desde la publicación de la guía práctica del LCA y, en ellos, la investigación nos ha seguido proporcionando más información. ¿Cuáles serían, en tu opinión, los aspectos principales que incluirías ahora y que se pasaron por alto en la guía original?
NVM: Principalmente tres.
- OKC: Salieron muchas cosas después.
- Esfera neurocognitiva: Hoy en día se nos dice que es una parte muy importante y que se debe empezar a trabajar desde el inicio. Nuestra revisión solo mencionó un estudio que no demuestra efectividad y no se incluye directamente en la guía.
- Factores psicosociales: No se mencionan en la revisión, solo aparecen en la guía a través de las PROMs dentro de las evaluaciones recomendadas.
AG: Hablemos entonces más específicamente de cada uno de estos puntos, comenzando con la prescripción de ejercicio en OKC .
En tus guías, propusiste no introducirlos hasta la semana 4 para los injertos HTH y hasta la semana 12 para los injertos de HS. Otras guías también respaldaban no introducirlos antes de la semana 4 (Adams 2012, Wright 2015, van Grinsven 2010, Kotsifaki 2020) y comenzar con un arco restringido de 90° a 45°. Estas recomendaciones se basaban en la limitada evidencia disponible sobre este ítem en pacientes con reconstrucción del LCA.
Fue en 2020 cuando este debate se reactivó con el artículo popular de Noehren y Snyder-Merkle en la JOSPT, titulado “¿Quién le teme al lobo feroz?”, siguiendo un estudio publicado ese mismo año por Eglander. Este estudio registró, mediante modelos 3D de RMN en una muestra de diez sujetos sanos, que la tensión en el LCA era del 12% durante la fase de apoyo del talón y del 5% en la fase media de apoyo.
Comparando este estudio con otro muy citado en el área, de Escamilla 2012, que registró una tensión del 4,4% en contracción isométrica a 15º de flexión con 80‑100% de carga, también en sujetos sanos, este grupo decidió introducir los ejercicios OKC de manera inmediata en su guía publicada en 2022 (Brinlee 2022).
Sin embargo, fue la investigación de Forelli durante 2023 y 2024, tras décadas de artículos que solo hablaban de criterios funcionales, la que aportó evidencia más clara.
En 2023, Forelli publicó un estudio en pacientes postquirúrgicos donde no se registraron cambios en la laxitud del injerto. En este estudio, los ejercicios se realizaron únicamente en CKC (cadena cinética cerrada) en el grupo control, y en CKC junto con OKC con carga a partir de la semana 4 en el grupo experimental, siempre cumpliendo criterios funcionales como una test de Stroke menor a 1, movilidad mínima de 0º-110º y la capacidad de realizar elevación de la pierna recta sin déficit de extensión. Todos los pacientes tenían injerto HS, y se observó que el grupo experimental presentó mejores valores de simetría en fuerza a los 3 y 6 meses, sin diferencias en laxitud respecto al grupo control.

En 2024, los mismos grupos fueron comparados introduciendo OKC sin resistencia en la semana 2 y con resistencia en la semana 4, obteniendo resultados similares.
Por tanto, introducir ejercicios en OKC a partir de la semana 4 parece seguro, incluso en injertos HS. Además, sabemos que antes de esta semana, más allá de los criterios biológicos, factores funcionales como el derrame, el dolor o la movilidad impiden que la mayoría de los pacientes puedan realizar este tipo de ejercicios.
Ahora que estás completamente dedicado a la investigación, pero basándonos en estas reflexiones, si volvieras a la clínica, con el nivel actual de evidencia y la experiencia de tus últimos procedimientos conjuntos, ¿qué progresión seguirías para introducir OKC en un paciente con injerto HS? ¿Y en un paciente con injerto HTH?
NVM: Una vez que el derrame y el dolor estén controlados.
Antes de comenzar los ejercicios OKC en máquina, se puede iniciar con la activación del cuádriceps sin ninguna resistencia añadida; por ejemplo con ejercicios isométricos OKC contra un balón, o trabajando los últimos 30 grados de extensión sentado en una camilla con un pequeño rodillo bajo la rodilla. Pero, nuevamente, hay que estar atento a la reacción de la rodilla.
Lo primero es asegurarse de que, al iniciar los ejercicios OKC en máquina, la rodilla esté tranquila. Es decir, un nivel mínimo de derrame (traza o 1+ en el test de Stroke), 0º de extensión y un patrón de marcha normal.
Entonces es posible introducir ejercicios de fortalecimiento del cuádriceps en OKC, por ejemplo, en un banco de cuádriceps con rango completo de movimiento. Siempre comenzaría con una resistencia baja y evaluaría la reacción de la rodilla después. Si se produce un aumento del derrame, dolor o rigidez, probablemente el ejercicio sea demasiado exigente y conviene esperar.
Con las técnicas quirúrgicas actuales considero que no hay diferencias significativas entre los tipos de autoinjerto.
AG: Y una última pregunta respecto a los ejercicios OKC. En este último artículo mencionas que “los ejercicios de cuádriceps en OKC pueden ser menos funcionales”. Mi pregunta es: ¿se puede trabajar la funcionalidad sin abordar primero los déficits analíticos?
NVM: Los ejercicios OKC son menos funcionales, pero necesarios para trabajar de manera específica los extensores de la rodilla. Con otros ejercicios más funcionales, como la sentadilla, siempre existe la posibilidad de compensar con, por ejemplo, los extensores de cadera, lo que podría resultar en una falta de aumento de fuerza en el cuádriceps.
Por lo tanto, considero que la mejor opción es combinar los ejercicios menos funcionales pero más aislados con los ejercicios más funcionales.
AG: ¡Perfecto! Aclarada la prescripción de ejercicio en OKC, pasemos a hablar de la esfera neurocognitiva. Sabemos que las lesiones de la articulación de la rodilla no son solo biomecánicas, sino también neurológicas afectando la función propioceptiva. Esto altera el sistema sensorial produciendo cambios también en el cerebro y cada vez se habla más de esta otra parte. Sin embargo, cuando escribiste tu guía solo mencionaste el estudio de Caprelli respecto a este tema, el cual afirmaba que la prescripción de ejercicio en esta esfera no tenía efecto.
Fue entre 2015 y 2017 cuando Grooms comenzó a hablarnos sobre la importancia de abordar tanto el hardware como el software, explicando las adaptaciones del sistema nervioso tras lesiones del LCA. Sin embargo, la revisión publicada por el grupo Aspetar (Kotsifaki 2024) tampoco lo incluye, más allá de mencionar nuevamente el estudio de Caprelli.
Autores como Gokeler, Chaput y Lepley han discutido este proceso de espera neurológica, enfatizando los factores cognitivos que influyen en cómo se recoge, procesa y responde la información, e introduciendo conceptos como la dominancia visual, el tiempo de reacción, los principios de aprendizaje motor, las dobles tareas y y los focos externos. Y esto aplica no solo al tratamiento, sino también a la evaluación. En las dos últimas ediciones del Isokinetic en Madrid, este tema neurocognitivo ha tenido una gran relevancia siendo discutido en distintas mesas compuestas por investigadores.

Nicky, en tu artículo “Decades of Change”, mencionas que muchos fisioterapeutas necesitan cambiar su forma de pensar respecto a la esfera neurocognitiva para cerrar la brecha entre la investigación y la práctica clínica. Sin embargo, las propias guías no abordan este tema desde un inicio. ¿Por qué crees que, a pesar de esta investigación, aún no incluyen estas contribuciones relacionadas con el sistema nervioso?
NVM: Lo principal sobre la guía Aspetar es que solo incluyeron ensayos clínicos aleatorizados (RCT). Y, dado que no existen RCT que comparen entrenamiento neurocognitivo versus no entrenamiento neurocognitivo, no lo incluyeron en su guía.
En nuestra guía, incluimos únicamente artículos publicados hasta junio de 2015. Además de los RCT, también incluimos estudios prospectivos. Pero, hasta donde sé, no existían estudios prospectivos que describieran la rehabilitación neurocognitiva en una muestra de pacientes.
Una vez que se incluyera, personalmente creo que el primer desafío no sería incluirlo en nuestros tratamientos, algo que quizá un pequeño porcentaje de fisioterapeutas hace en su rutina diaria, solo quienes están más enfocados en la rodilla.
AG: Si, y quizás el verdadero reto sería incluirlo en nuestras evaluaciones. Así es donde como clínica siento una gran brecha entre la investigación y la clínica. Nicky, ¿qué medidas cognitivas se sugieren en la literatura científica?
NVM: La forma más sencilla de incluirlo en la práctica diaria es aumentar las mediciones funcionales existentes, como pruebas de salto o de agilidad, con desafíos neurocognitivos. Por ejemplo:
- Salto central con una pierna y reacción a estímulo.
Instrucción: “Salta lo más lejos posible cuando veas el color rojo”, mostrando diferentes tarjetas de colores al paciente. - Prueba de agilidad T con memoria reactiva
Instrucción: “Tu color de activación es verde. Además, durante la prueba te mostraré cinco colores, recuerda cuáles son”.
No se necesita equipo costoso; esto también es posible usando tarjetas de colores impresas en papel, por ejemplo. La creatividad es clave. Al comparar la prueba aumentada con la prueba regular, una diferencia realizandola con doble tarea (en distancia de salto o tiempo en la prueba T) menor al 10% se considera aceptable según Grooms et al.

AG: Y, ¿qué tan precisas o representativas crees que son estas pruebas respecto a lo que sucede en el mundo real? ¿Pueden ayudarnos en la clínica al prescribir nuestros tratamientos?
NVM: Por supuesto, todavía estamos ajustando estas pruebas y no son totalmente específicas para el deporte. Por eso, como se dijo, la creatividad es importante. ¿Los atletas dependen más de la visión o del sonido durante su deporte? Trata de usar los estímulos correctos para que la prueba sea lo más específica posible al deporte. Y sí, también puedes incorporar los desafíos neurocognitivos durante los ejercicios que tus pacientes realizan en la clínica o en el campo.
AG: Y hablando ya sobre el último punto de los factores psicosociales. Recuerdo haber leído tu tesis, en la que mencionabas que la primera referencia éstos fue realizada por Van Grinsven en 2010. Eso fue, por así decirlo, hace apenas 15 años.
A pesar de este corto tiempo que los factores llevan incluidos, en la editorial explicas que en las guías más recientes que hemos comentado los factores psicosociales se mencionan brevemente, limitándose a señalar únicamente las escalas con las que se pueden medir aspectos como el miedo a la re-lesión, la preparación psicológica o la kinesiofobia: las Patient-Reported Outcome Measures (PROMs). Algunas de las más utilizadas en la rodilla son: ACL-RSI, TSK11, PHOSA-ACLR, K-SES, entre otras.
Y quizás esta transmisión de la ciencia a la práctica clínica sea común en países como Estados Unidos, donde las escalas y cuestionarios se usan de forma habitual, y en otros como España, a través de fisioterapeutas más especializados en la rodilla.
Pero, después de leer tu editorial, soy la primera en reflexionar que no estamos completamente seguros de cómo interpretar estos resultados. Suponemos que cuanto mayor sea la preparación psicológica o menor la kinesiofobia reflejada, mejores serán los resultados y menor el riesgo de re-lesión, pero esto no siempre es así. Zarzycky (2024) registró que las jugadoras de fútbol con mejor preparación psicológica al volver al deporte eran las que tenían más probabilidad de sufrir una re-lesión.
Y es cierto que todos los clínicos hemos tenido pacientes que se sienten mentalmente demasiado confiados en contraste con las mediciones objetivas a nivel biomecánico. Lejos de tener kinesiofobia, afirman no sentir miedo y muestran muchas ganas de volver al deporte. Estos son los pacientes a los que necesitamos frenar, y en realidad son incluso más difíciles de manejar que aquellos fragilizados por la evitación de la actividad.
Entonces, ¿qué nos dirías a los clínicos que es importante tener en cuenta hoy, con la investigación que tenemos, respecto a qué deberíamos medir en el ámbito psicosocial y cómo interpretar sus resultados?
NVM: Creo que lo más importante es ser consciente del aspecto psicológico de una lesión o cirugía de LCA. Los pacientes lidian con sus emociones, sienten miedo, se sienten solos… ¡Háblales sobre esto!
Los cuestionarios, como el ACL-RSI o el PHOSA-ACLR, pueden ayudar a identificar cuál es su “debilidad” más importante. Discutir estos temas les brinda claridad sobre sus propios pensamientos.
Y recuerdemos que, como fisioterapeutas, no tenemos que resolverlo todo. A veces los pacientes necesitan ser derivados a un psicólogo (idealmente deportivo) para que los ayude a superar sus miedos.

AG: ¿Cuándo crees que deberíamos derivar a los psicólogos?
NVM: Los fisioterapeutas suelen tener una relación cercana con el paciente y pueden resolver muchos problemas psicológicos simplemente hablando con ellos, o utilizando ejercicios de visualización o con la exposición gradual. Si todo esto no funciona y el momento de volver al deporte se acerca, no dudes en solicitar la ayuda de otro profesional.
Realmente hay mucho sobre lo que reflexionar, y esperamos haber motivado a los profesionales que nos han acompañado a hacerlo, para mejorar la atención que aún necesitamos brindar a los pacientes con LCA a pesar de los progresos continuos.
AG: Y respecto a todo lo que hemos reflexionado, me contabas que el grupo ESKKA, al que perteneces, publicará una nueva guía de LCA en 2026. ¿Puedes contarnos sobre el trabajo que estás realizando en este tema y cuándo se publicará?
NVM: Oficialmente se trata de un consenso, y llevamos más de un año trabajando en él. El consenso de rehabilitación del LCA está siendo elaborado por un grupo de expertos (fisioterapeutas, investigadores y cirujanos ortopédicos) de Europa (ESSKA) y Estados Unidos (AASPT y AOSSM).
El proceso comienza con un grupo de expertos que formula preguntas relevantes para la práctica clínica, abarcando desde la prevención, la rehabilitación temprana, hasta el retorno al deporte. Posteriormente, otro grupo de expertos realiza búsquedas bibliográficas para cada una de estas preguntas. ¡Un proceso que consume muchísimo tiempo!
Tras recopilar toda la literatura, el primer grupo de expertos, que formuló las preguntas, tiene la tarea de redactar las respuestas (los llamados statements) basadas en la literatura y en la opinión de los expertos. Esto ya se ha completado.
El siguiente paso es solicitar a otro grupo de expertos independientes que valoren todos estos statements. El consenso de rehabilitación del LCA estará finalizado a comienzos de este año y se presentará por primera vez en el congreso ESSKA en Praga, en mayo de 2026. Además, la ESSKA publicará el consenso en su sitio web donde podrás descargarlo de forma gratuita.

AG: Sin duda con esta gran noticia de la publicación de la nueva guía en 2026 podemos finalizar esta conversación. ¡Muchas gracias Nicky! ¿Alguna conclusión o mensaje que quieras dar para finalizar?
NVM: ¡Gracias Ana, y a Knee Spain, por esta entrevista! Será mi última como investigadora y fisioterapeuta ya que hace unos años decidí enfocarme solo en la investigación y ahora abandonaré también esta parte. A partir de febrero de 2026 ya no trabajaré en el mundo del LCA.
Ha sido un viaje increíble y he hecho muchísimos amigos en todo el mundo. ¡Gracias a todos los que han contribuido a esta loca aventura! Ahora es tiempo de nuevas aventuras y de más tiempo en familia. Pero estoy segura de que estas amistades durarán para siempre.

AG: Muchas gracias, Nicky. Por tu tiempo para este artículo, por la oportunidad que le diste a aquella fisioterapeuta española interesada en el mundo de la rodilla de seguir abriendoselo y, para siempre, por tu amistad.


